放射線治療について
放射線治療科部長 山田哲也
放射線治療は体への負担が少なく高齢者にも安全に施行できることや、化学療法との併用により治癒率が向上したことなどの理由により、がん治療のなかで重要性を増しており需要が増加しています。頭頂から足先に至るまで、あらゆる臓器のがんが対象になる放射線治療は、根治目的から手術の前後、再発予防、症状緩和目的まで、がん治療のあらゆる段階で考慮される使い道の広い治療法です。また通院でもがんの治療が可能であることは放射線治療の大きな特徴です。当院の放射線治療施設では、評価の定まった標準的治療を全ての患者さんに行うことを第一に考え、十分なエビデンスのある方法で治療を行うことを心掛けています。
当院での放射線治療
正しい治療方針の決定は、がんの広がりを正しく診断して初めて可能になります。当院ではCT、MRIはもちろんのこと、がんの診断に有用であるFDG-PETも院内で実施可能ですので、積極的に用いて病期診断に役立てています。一般的な治療計画の手順は、治療計画専用CTで病巣を含む横断画像を撮影することから始まります。そのときには毎回の治療時に正確に同じ体位で同じ部位を治療することができるように、種々の固定具や枕などを使用したり、作成したりします。治療計画装置と呼ばれる専用のコンピュータ画面上に表示されたCTの横断画像上に、PET-CTやMRI、その他のあらゆる情報を参照し、時には画像を重ね合わせるなどして正確な病巣の輪郭を描き、その病巣を十分含みつつ、かつ正常組織にできるだけ当たらないような照射方法を決定します。コンピュータで計算された体内での放射線の分布を確認し、リニアック(放射線治療装置)にデータを転送し実際の放射線治療が開始されます。毎回の治療時には、実際に放射線を当てる直前に、リニアック本体に搭載されているX線撮影装置(オンボードイメージャー:OBI)やCT撮影装置(コーンビームCT:CBCT)などを用いて照射位置を確認し、事前の計画に忠実な、正確な治療の再現に心掛けています。2015年からは前立腺がんなどのIMRT(強度変調放射線治療)や、脳転移、肺がん、肝臓がんなどの定位放射線治療を開始し、2022年からはIMRT専用の放射線治療装置(HALCYON)が稼働しています。
放射線治療装置と主な周辺機器
| 01 リニアック(直線加速器) | HALCYON(Varian) | 6MV(FFF)X線 |
|---|---|---|
| 02 リニアック(直線加速器) |
Novalis TX (Varian/BrainLAB) |
6MV・10MV X線、電子線 |
| 3次元治療計画コンピュータ | Pinnacle 3 V9.10 (Phillips) | 5台 |
| 3次元治療計画コンピュータ |
Raystation 10A (RaySearch Laboratories) |
3台 |
| 3次元治療計画コンピュータ | Eclipse V16.1(Varian) | 3台 |
| 治療計画支援コンピュータ |
MIM Maestro(MIM Software) |
3台 |
| 体表面画像誘導装置 |
VOXELAN HEV-600M/RMS (浜野エンジニアリング) |
1式 |
| 治療計画専用CT | Discovery RT(GE) | 16列MDCT |
| 放射線治療情報システム | iRad-RT(infocom) |
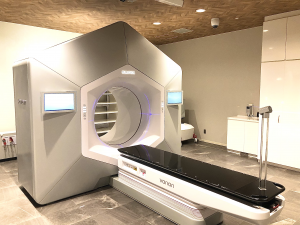
01 リニアックHALCYON(Varian)
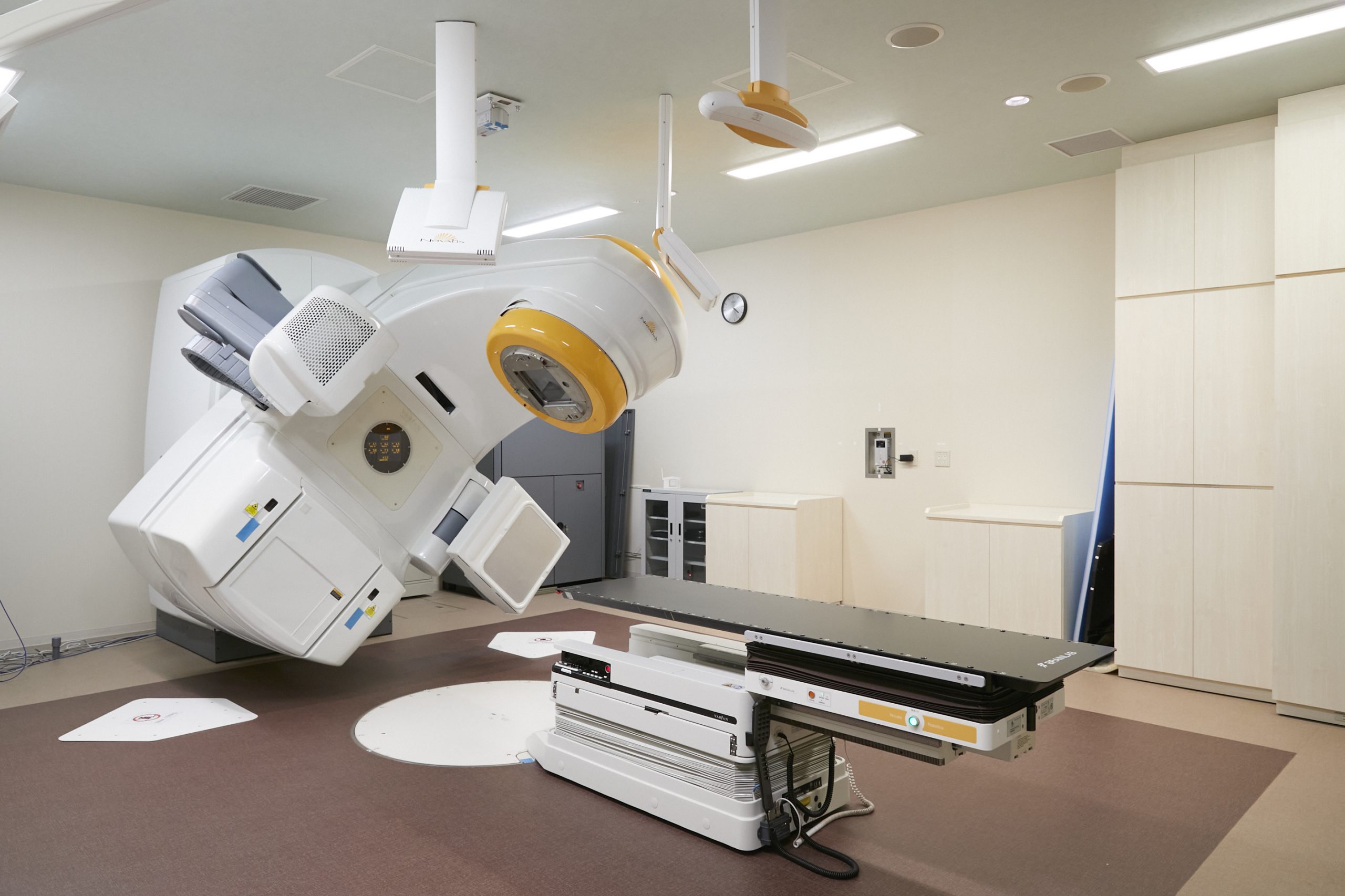
02 リニアックNovalis TX(BrainLAB)
当院の放射線治療実績
横スクロールでご覧ください。
| 1年間の放射線治療件数 | 2020 | 2021 | 2022 | 2023 | 2024 | 2025 |
|---|---|---|---|---|---|---|
| 新患実人数 | 472 | 504 | 532 | 525 | 491 | 506 |
| 新患、再患 | 576 | 583 | 639 | 643 | 606 | 617 |
新患の原発部位別内訳
| 脳・脊髄腫瘍 | 7 | 10 | 12 | 11 | 8 | 4 |
|---|---|---|---|---|---|---|
| 頭頚部(甲状腺を含む) | 39 | 25 | 36 | 43 | 27 | 50 |
| 食道がん | 18 | 17 | 18 | 16 | 18 | 16 |
| 肺・気管・縦隔腫瘍 | 142 | 132 | 154 | 97 | 98 | 99 |
| 乳がん | 118 | 125 | 122 | 156 | 121 | 136 |
| 肝、胆、膵がん | 5 | 8 | 15 | 6 | 9 | 10 |
| 胃・小腸・結腸・直腸がん | 13 | 28 | 17 | 13 | 28 | 21 |
| 婦人科腫瘍 | 28 | 41 | 45 | 47 | 32 | 27 |
| 泌尿器系腫瘍 | 49 | 54 | 52 | 65 | 51 | 79 |
| 造血器リンパ系腫瘍 | 52 | 53 | 50 | 50 | 60 | 53 |
| 皮膚・骨・軟部腫瘍 | 2 | 3 | 2 | 5 | 3 | 5 |
| その他(悪性腫瘍) | 7 | 7 | 4 | 8 | 1 | 0 |
| 良性疾患 | 2 | 1 | 5 | 8 | 4 | 6 |
特殊照射などの件数(上記件数と重なります)
| (15歳以下の小児例) | 16 | 5 | 15 | 4 | 7 | 4 |
|---|---|---|---|---|---|---|
| (脳転移全脳照射) | 33 | 29 | 46 | 21 | 28 | 26 |
| (骨転移) | 87 | 121 | 109 | 91 | 95 | 85 |
| (全身照射) | 37 | 33 | 31 | 29 | 36 | 27 |
| (定位放射線治療:脳) | 37 | 12 | 22 | 29 | 33 | 33 |
| (定位放射線治療:肺) | 27 | 12 | 9 | 12 | 9 | 11 |
| (定位放射線治療:肝臓) | 2 | 1 | 7 | 7 | 6 | 3 |
| (IMRT:前立腺) | 13 | 24 | 30 | 34 | 36 | 43 |
| (IMRT:その他) | 17 | 17 | 36 | 49 | 66 | 52 |
| (子宮腔内照射)注1 | 4 | 13 | 17 | 21 | 8 | 7 |
注1:2009年1月からは当院の子宮腔内照射装置が廃棄されましたので主に名古屋大学病院、愛知県がんセンターに依頼した件数を示しています。
2025年のまとめ
標的アイソトープ治療が当院でも利用できるようになりました。放射線治療科の関与はほとんどありませんので小欄に記載するのはおこがましいのですが、放射線治療の一つの分野として記録しておきます。2024年初頭から導入に向けての検討を開始し、多くの部署の皆さんが献身的に準備してくださいました。そして2025年から神経内分泌腫瘍に用いるルタテラ、2026年から去勢抵抗性前立腺がんに用いるプルヴィクトの治療が当院でも開始されました。治療の詳細はここでは述べませんが、いずれもルテチウム177という放射性同位元素をもちいた薬剤を点滴投与し、投与後は2-3日の隔離病室が必要になります。巨大な装置や専用の治療室が必要ない新しいタイプの放射線治療ですので、今後も広まっていくものと思われます。ルタテラは消化器内科、プルヴィクトは泌尿器科が窓口になっていますのでご依頼の際はお尋ねください。
今年も放射線治療関連の機器の更新や購入はありませんでした。放射線治療医は一時的に3人から4人に増え診療にある程度の余裕ができた1年でした。
2024年のまとめ
放射線治療関連の機器の更新や購入はありませんでしたが、念願の放射線治療医の増員が叶った年でした。2009年に現在の病院地下に移転した放射線治療部門ではリニアック1台(Clinac iX)、放射線治療医1人の体制でした。その後の治療患者数の増加により、2013年からは2人目の放射線治療医を派遣していただき、長らく2人体制が続きました。遅ればせながら高精度放射線治療を徐々に開始し、その適応拡大に努めてきました。ご存知のようにSRTやIMRTといった高精度放射線治療の計画作成には、3Dの計画作成に比べて何倍もの時間を要します。全体の治療患者の中での高精度治療計画の割合はどんどん高まっていますので、医師2人体制では診療に不自由を感じていました。関連の大学医局と相談し2024年9月から3人目の放射線治療医を派遣していただけることになりました。若いスタッフの活躍とともに、患者さんにとってメリットの多い高精度放射線治療の適応範囲を徐々に拡げて、より良い放射線治療を患者さんに提供できるように引き続き努力します。
2023年のまとめ
3年間に及ぶCOVID-19によるパンデミックもようやく終焉を迎え、with coronaとして世の中がのあらゆる活動が再開した一年となりました。コロナの3年間は患者さんの受診控えと、医療側もコロナ患者さんの受け入れのためにその他の病床を減らしたりした結果、多くの医療機関は大幅な減収となりました。しかし国からの十分な補助金交付のおかげで、むしろ黒字になった施設も多かったようです。2023年度からは当然補助金は無くなりました。コロナ前の2019年までのように患者さんが病院に戻ってくるものと誰もが思いましたが、蓋を開けてみるとそうではありませんでした。3年の間に皆さんの受診行動に何らかの変化があったようです。あるいは人口減少が早くも影響を及ぼし始めているとの分析もあるようです。
放射線治療科におきましては、マシンの更新などの大きなイベントは無く、HALCYONとNovalis-TXの2台のリニアックを用いての通常運転の1年でした。放射線治療の実施件数もほぼ横ばいでした。特記すべきこととしては3期肺癌のVMATでのIMRTの運用が軌道に乗ったことです。IMRTでよりよい線量分布が得られますので、肺臓炎の発症を減らし生存率の向上を期待しています。通常の場合IMRTの計画、検証は約2週間をいただいていますが、肺癌はできるだけ早い治療の開始が求められます。そのため依頼をいただいたら3DCRTで早々に放射線治療を開始して、10Gy/5回の時点でIMRTに切り替えて合計60Gy/30回まで照射することにしました。計画、検証は1週間で済ませる必要がありますが、スタッフの協力で可能となっています。患者さんにとってメリットの多い高精度放射線治療の適応範囲を徐々に拡げて、より良い放射線治療を患者さんに提供できるように引き続き努力します。
2022年のまとめ
COVID-19の流行も3年目となり、世間もwith coronaに移行しつつある状況の1年でした。2022年3月末には新規放射線治療装置HALCYONの運用が開始になり、Novalis TXと合わせて放射線治療機2台での通常営業に戻っています。
放射線治療の実施件数は、ほぼ感染流行以前並みに復帰しました。治療機1台体制の時には治療の開始をお待ちいただいたり、やむを得ず他院に治療をお願いした患者様には大変ご迷惑をおかけいたしました。
放射線治療科では引き続き感染対策を十分に行い、通常と変わらぬがん治療を継続していきます。患者さんにとってメリットの多い高精度放射線治療の適応範囲を徐々に拡げて、より良い放射線治療を患者さんに提供できるように努力します。
2021年のまとめ
昨年に続きCOVID-19の流行による影響で、全体の放射線治療の実施件数は例年に比べるとやや減少が続いています。主たる原因は患者さんの受診控えの影響と考えています。放射線治療科では感染対策を十分に行い、通常と変わらぬがん治療を継続できるように腐心しているところです。
2021年10月中旬には2009年1月から使用しておりましたClinac iXがお役御免となり、新規治療装置への更新工事のため、Novalis TX1台のみでの運用になりました。そのためいくつかの疾患の患者様の治療は他院へご紹介したり、延期になったりと、大変ご迷惑をおかけいたしました。2022年3月末には新規放射線治療装置HALCYONの運用が開始になり、Novalis TXと合わせて放射線治療機2台での通常営業に戻っています。
患者さんにとってメリットの多い高精度放射線治療の適応範囲を徐々に拡げて、より良い放射線治療を患者さんに提供できるように努力します。
2020年のまとめ
全体の放射線治療の実施件数は、ここ数年と比較して10%を超える減少でした。これはひとえにCOVID-19の流行による患者さんの受診控えの影響と考えています。春から夏にかけてはびっくりするほど治療患者数は減少しましたが、秋ごろからは例年並みに戻っています。悪性腫瘍の患者数自体が減少するわけではないと思いますので、本来ならば早期がんでみつかって治療を受けるはずだった患者さんが受診が遅くなって進行がんになってしまったり、あるいは治療不能の状態になってしまっている可能性があります。そうでないことを祈るばかりです。
2020年4月からは最新の治療計画用CT装置(16列)が稼働しています。これにより念願だった4D-CTの撮影が可能になり、早期肺癌の定位照射では腫瘍の呼吸性移動を容易に治療計画用CT画像に反映できるようになりました。
患者さんにとってメリットの多い高精度放射線治療の適応範囲をを少しずつ拡げて、より良い放射線治療を患者さんに提供できるように努力します。
2019年のまとめ
全体の放射線治療の実施件数は、ここ数年と比較して横ばい(微増)でした。内訳では前立腺がんのIMRTの件数が2017年をピークに減少傾向が続いています。その原因として、当院にも導入されたダビンチによるロボット支援内視鏡手術や、保険適応になった陽子線治療などを選択される患者さんが増えたのではないかと想像しています。また、脳転移の定位照射や全脳照射件数の減少も見られます。これは分子標的薬剤の普及により、従来は脳転移には無効とされていた薬物治療で脳転移の縮小が得られる場合もあり、放射線治療をすぐには行わない治療方針が選択される場合が出てきたことが原因と思われます。一方で、早期肺がんの定位放射線治療の件数は増加傾向が見られます。これはひとえに長寿高齢化により、高齢や合併症により手術を回避したいが、根治的な治療は必要と判断される早期肺がん症例が増加しているためと考えられます。また、乳房温存手術の術後照射を行う際に、一部心臓に照射されることによる晩期有害事象を減らすことを目的とした、深吸気息止め照射を、左乳がんの方には適用を開始しています。
2019年の後半には、治療計画用CTの不調により、急遽装置の更新をすることになり、約半年間は院内別部署のCTを間借りして治療計画に用いる必要が生じました。そのために、患者さんには移動のお手間をとらせ、ご迷惑をおかけしました。また一部の高精度放射線治療は実施を控える必要がありました。2020年4月からは最新の治療計画用CT(16列)が稼働していますので、これまでの治療に加えて、従来できなかった方法での高精度放射線治療の導入も含め、より良い放射線治療を患者さんに提供できるように努力します。
認定スタッフ
放射線治療専門医(日本医学放射線学会・日本放射線腫瘍学会共同認定):常勤 2 人
放射線治療品質管理士(放射線治療品質管理機構認定):常勤 2 人
医学物理士(日本医学物理士認定機構認定):常勤 3 人
放射線治療専門放射線技師(日本放射線治療専門放射線技師認定機構認定):常勤 2 人
がん放射線療法看護認定看護師(日本看護協会認定):
施設認定の状況
日本医学放射線学会 放射線科専門医修練機関

